前陣子遇到一位罹患卡氏肺囊蟲肺炎的患者,使用 trimethoprim/sulfamethoxazole (TMP-SMX, baktar) 治療 11 天後,肝指數開始飆高,必須得替換藥物治療。而在台灣的我們,還有什麼替代治療方案可供我們選擇呢?
---
卡氏肺囊蟲肺炎 (pneumocystis pneumonia, PCP) 是由
Pneumocystis jiroveciii 所引起之感染。
P. jirovecii 具有黴菌與原蟲 (protozoa) 的部分特質,在微生物學上,被分為非典型黴菌。先前許多人常以為 PCP 是由
Pneumocystis carinii 這隻病原體所造成的,這句話其實不甚正確,
因為 P. carinii 主要的侵襲宿主為老鼠,而 P. jirovecii 才是人類的對手 [1]。
據統計,超過 60% 的小孩子都曾經被
P. jirovecii 感染過
(血液中驗的出抗體),但是因為正常人免疫力足夠,所以通常彼此相安無事、不會發病,而
P. jirovecii 也就以不活化態繼續潛伏人體,直到免疫下降時(HIV 感染、移植、癌症患者、免疫抑制劑長期治療等),再伺機攻擊人體。
PCP 是後天免疫缺乏症(愛滋病,acquired immune deficiency syndrome,AIDS)患者最常見的伺機性感染 (opportunistic infection, OI):據統計,約有 70 - 80% 的 AIDS 患者曾受 PCP 侵襲,尤以 CD4 count < 200 cell/ml 者為主 (~90%);如無妥善治療,整體死亡率可介於 20 - 40%。
臨床表現 (Clinical Manifestations)
PCP 的臨床表徵主要以漸進性的呼吸困難 (progressive dyspnea)、發燒、乾咳、胸悶不適為主
(一整個沒特異性),並伴隨輕到中度低血氧的症狀。胸部 X 光通常顯示有蝴蝶翅膀般 — 雙側擴散性的間質性進潤 (bilateral, diffuse, symmerical intestital infiltrate)。
電腦斷層則是比較有特異性的,通常可以發現肺部有毛玻璃狀斑塊 (ground glass opacity, GGO)。
診斷 (Diagnosis)
以
支氣管肺泡沖洗術 (bronchoalveolar lavage, BAL) 或切片採樣,並送驗 PCR 是目前最準確的確診方式。但其實目前
主要還是根據患者本身的病史,並以症狀和影像學作為參考,就能找出大部分的病人。
治療 (Treatment)
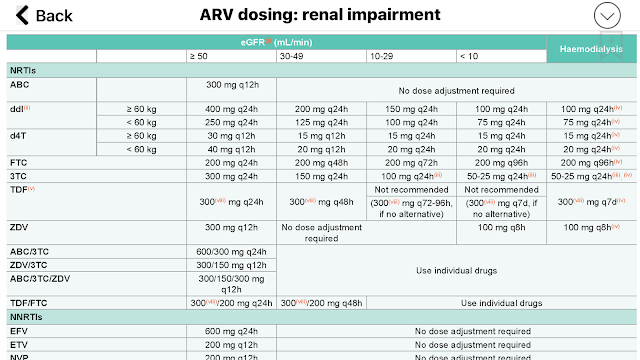
- 確診後應儘快展開 anti-PCP 治療:目前以 TMP-SMX 為首選治療藥物 (A-I),建議劑量為 15 - 20 mg/kg/day,並分成 q6h or q8h 施打【註1】。
- 若是患者的血氧狀況不佳 (SaO2 < 92%),建議可以在投以 anti-PCP 藥物 72 hr 內,開始投予類固醇。根據研究,對於中、重度病症者,投予 steroid 可以減低死亡率,並減低需使用呼吸機的機率 [2]。
- 劑量建議:
Day 01 - Day 05 - prednisolone 40 mg BID
Day 06 - Day 10 - prednisolone 40 mg QD
Day 11 - Day 21 - prednisolone 20 mg QD
* 如要以 methylprednisolone iv,劑量調整成 prednisolone 的 75% 即可。
- 替代藥物主要有 " clindamycin + primaquine "、" TMP + dapsone " 等【註2】。但目前沒有足夠證據指出,哪一種 alternative regimen 是相對比較好的治療選擇。
- 建議療程: 21 天
- 額外重點:如患者本身為 HIV (+) 患者,建議在症狀穩定後(14 天內),開始啟用抗反轉錄病毒藥物治療 (anti-retroviral therapy, ART) [3]。
- 提早使用 ART,可較快速將 CD4 提昇,減低伺機性感染的風險。
- 研究發現,在開始 PCP 治療後兩週後啟動 ART,並不會提高免疫重建症候群的機率 (immune reconstitution inflammatory syndrome, IRIS)。

TMP-SMX 無法耐受 (TMP-SMX intolerance)
TMP-SMX 的副作用很多,
研究指出,使用 TMP-SMX 的患者中,約有 25 - 50% 曾發生過嚴重藥物不良反應而需停藥 [4]。而使用 TMP-SMX 作為伺機性感染預防治療者 (chemoprophylaxis) 者,有高達 40% 的機率會在第一個月內因藥物不良反應而停藥 [5]。
常見或嚴重的 TMP-SMX 包括(
偷懶放一下 Mdx App 的資訊,如右圖)。
- 那麼,當患者出現什麼不良反應時,是一定得馬上停用 TMP-SMX 呢?
- 發生持續性的皮疹或發燒 (persist rash and/or fever > 5 dayse)
- 發燒與合併類流感症狀 (fever & flu-like syndrome )
- 嚴重血液毒性-絕對嗜中性球計數 < 500 cell/ml (ANC < 500 cell/m
- 低血壓 (hypotension)
- 無法矯正之高血鉀 (intractable hyperkalemia)
- TMP-SMX 造成的肝毒性多屬膽汁鬱積性肝損傷 (cholestatic) 和混合性肝損傷 (mix or hepatocellular-cholestatic injury) [6]。
- 目前對於 TMP-SMX 造成肝指數上升是否需停藥?上升到多嚴重才需停藥?迄今並沒有一致的結論,目前較傾向於兩個派別:
- 與抗結核藥物肝毒性停藥的 criteria 相同:無症狀患者,AST or ALT 達正常值上限 (upper limits of normal, ULN) 5 倍以上;或有症狀患者,AST or ALT 達 ULN 3 倍以上,則停藥。
- 另一派學者認為,TMP-SMX 造成的肝毒性往往是一週以上才會慢慢出現的,但 PCP 病人在 TMP-SMX
治療後往往一週左右就會出現好轉,這時候會考慮即早加入 ART 治療,期間若是懷疑 TMP-SMX 導致 AST/ALT
上升,那我換藥就好,才不會屆時難以釐清後續肝指數惡化究竟是 ART 造成的還是 TMP-SMX 造成的,反而延遲 ART
治療先機。因此這一派別的學者較傾向於 AST/ALT 有異常往上的趨勢,就可以考慮換藥了。
【註1】TMP-SMX dosage for PCP treatment
- 目前 guideline 建議使用 TMP-SMX 15 - 20 mg/kg/day 並分成 q8h or q6h 投予治療 PCP。
- 這個劑量其實是源於治療北非受 PCP 感染的小朋友,所外推算出來的成人建議劑量。
- 但其實大人跟小孩生理條件不一樣,亞洲人體重普遍較輕,所以部分的台灣感染科認為,使用較低的 10 - 15 mg/kg/day divided to q8h 便可達到不錯的治療效果,劑量相關的副作用也會比較低。
【註2 】Alternative therapy for PCP patient with TMP-SMX intolerance
PCP 患者一旦對第一線的 TMP-SMX 無法耐受,那麼在台灣選用 alternative regimen 是有點尷尬的情形:
- clindamycin + primaquine-目前台灣 primaquine 數量有限,我們的政府大大將其全數保留予瘧疾之防治與治療,所以 PCP 患者是沒辦法用的。
- trimethoprim + dapsone- TMP 畢竟銷量少,所以不少醫院是只會進複方的 TMP-SMX,不會進用 TMP。
- 因此... 兩個 alternative regimen 都少一角怎麼辦?
- 混搭概念-clindamycin + dapsone: 目前部分感染科醫師會傾向各取剩下的一角作為 alternativated-alternative therapy
(完全是嘲諷的意味...):
- clindamycin 300 - 450 mg PO Q6H + dapsone 100 mg
PO QD
- 以目前許多例治療經驗來看,效果並不差。
- 目前找不到關於 dapsone and/or clindamycin mono- or combination therapy 的治療文獻與療效比較。
- 療程一樣是 21 天(例:TMP-SMX 用了 8 天,因無法耐受而停藥,則以 alternative regimen 繼續治療 13 天:8 + 13 = 21)。
- 曾有研究指出 caspofungin 可能對 PCP 治療有所助益,但大多研究是用於 non-AIDS 之移植或癌症患者,或是 caspofungin + TMP-SMX,或是針對動物試驗的研究結果,故不將其列入目前的替代治療方案。
小編結語:
隨著藥物越來越多樣化與進步,現在的 ART 提昇壓制 HIV 病毒的能力與提昇 CD4 count & CD4 percentage 的能力與過往已不可同日而語, 只要患者服藥順從性佳,且非為抗藥性病毒株,基本上都能在數個月內將 viral load 壓到 2 ~ 3 個 log 以下,並將 CD4 提升到 100 甚至 200 cell/ml 以上,降低伺機性感染的風險,但對於 PCP 的治療與預防,仍應提高警覺,而作為台灣的臨床醫療工作者,若能提高對台灣現有「可用」之治療藥品的資訊與掌握度,應能協助醫療團隊修訂治療計畫,提高患者治療成功率。
Major Reference
- WHO. HIV/AIDS surveillance publications., AIDS info: Guideline for Prevention & Treatment of Opportunistic Infections in HIV-Infected Adults & Adolescents. Updated on Oct 28, 2014.
- Cochrane Database Syst Rev. 2015 Apr 2;4:CD006150.
- PLoS One. 2009;4(5): e5575.
- N Engl J Med 1995; 332(11): 693.
- N Engl J Med 1992;327(26): 1836.
- J Antimicrob Chemother. 2011 Jul;66(7):1431-46.